Основные трудности взаимодействия врача и пациента; барьеры общения. Коммуникативная компетентность,модели лечебного процесса.
Эта статья в формате видеолекции здесь.Основные задачи, которые ставит перед собой врач, общаясь с пациентом:
— Установление контакта с больным;
— Диагностика болезни;
— План лечения;
— Оценка эффективности лечения.
Наименее определенным здесь является психологическое содержание «установления контакта с больным».
При этом процесс лечения заболевания сопровождается:
— Психологическими явлениями, связанными с личностью больного;
— Изменениями личности, связанными с болезнью (будь то острые заболевания, например, ОРВИ, или тяжелые хронические заболевания);
— Личностью врача;
— Применяемыми методами лечения.
Основные трудности, возникающие при общении с пациентом, представляют собой:
— Осознание пациентом угрозы здоровью (оптимистический настрой в отношении прогноза заболевания, когда пациент не осознает угрозу своему здоровью либо обратная ситуация, когда у пациента присутствует ипохондрическое состояние, которое усугубляет течение заболевания);
— Трудности, связанные с ограничением привычного нормального режима жизни;
— Заболевание как препятствие к реализации личных целей (вызывает негативные эмоции, которые сказываются на процессе общения с врачом);
— Возникновение у больного состояния психической напряженности как реакции на трудность (или опасность);
— Существенные изменением у пациента привычных параметров деятельности и общения.
Предпосылок для усугубления таких трудных ситуаций в медицине достаточно, и, если их не предупреждать, они реализуются в конфликты. В случаях неудовлетворенности медицинской помощью имеют место трудности взаимодействия между врачом и больным (по статистическим данным, у пациентов наибольшую неудовлетворенность вызывает работа регистратуры, отсутствие возможности записаться на прием к врачу через интернет, ожидание в очереди при записи на прием на определенное время, когда у врача нет возможности принять пациента именно в это время (не всегда удается уложиться в строго выделенные 15 минут на каждого пациента).
Это необходимо учитывать на всех этапах оценки качества медицинской помощи.
В целом качество медицинской помощи можно разделить на два основных направления:
— качество работы врача, а именно его коммуникативные навыки (профилактика и предупреждение конфликтных ситуаций);
— организация медицинской помощи в поликлинике (работа главного врача и его компетенции как управленца).
Трудности взаимодействия врача и пациента находят свое выражение:
— в искажении восприятия (для каждого человека характерна избирательность внимания, что означает подсознательный выбор именно той информации, которая ему интересна, восприятие информации через собственные оценочные критерии; информация, которая не вызывает ни интеллектуального ни эмоционального отклика, человеком не воспринимается; в то же время вся воспринятая информация искажается человеком с учетом его психологических установок, эмоциональной оценки и личного опыта; таким образом, пациент непроизвольно искажает информацию, полученную от врача, с учетом доверия/недоверия врачу, понимания/непонимания того, о чем говорит доктор) ;
— в отсутствии понимания и оценки информации (в этой ситуации врач должен уметь говорить с пациентом на его языке и обладать навыком получения обратной связи от больного);
— в конкурирующем взаимодействии врача и больного вплоть до конфронтации (для предотвращения подобной ситуации всегда необходимо дать пациенту высказаться, выразить свою точку зрения, согласиться с его утверждением, но в дальнейшем инициативу по принятию решения брать в свои руки).
Профессионализм врача состоит из трех основных компонентов:
— Знание – это теоретическая парадигма, определяющая, что делать и зачем.
— Умение – дает представление о том, как делать.
— Желание – это мотивация: хочу делать.
Чтобы развить профессиональные навыки, необходимо сочетание Знания, Умения и Желания.
Для врача как профессионала важны такие ключевые моменты, как правильная диагностика, назначение адекватного лечения и получение определенного результата, а также наличие клинического мышления (позволяет врачу выстроить сотруднические отношения с пациентом).

Успех во врачебной деятельности также определяется следующими психологическими особенностями:
I. Высокий уровень коммуникативной компетентности:
— Аффилиация − потребность человека быть в обществе других людей, живое, заинтересованное отношение к пациентам, стремление помогать им, защита от профессиональной деформации.
— Эмоциональная стабильность − контроль над эмоциональными реакциями.
— Эмпатия − психологическая «включенность» в мир переживаний больного.
— Сенситивность к отвержению − способность воспринимать негативное отношение окружающих.
II. Независимость и автономность, сочетающаяся с уверенностью в собственных силах.
III. Гибкость и пластичность поведения в изменяющихся нестандартных профессиональных ситуациях.
IV. Высокая степень устойчивости к стрессу, информационным и эмоциональным перегрузкам.
Помимо этого важна коммуникативная компетентность, которая подразумевает наличие определенных психологических знаний (например, о типах личности, о способах переживания и реагирования на стресс у разных людей в зависимости от типа темперамента, о специфике связи между типами телосложения и особенностями психического склада личности и т. п.). Иными словами, это сформированность специальных навыков: умения устанавливать контакт, слушать, «читать» невербальный язык коммуникации, строить беседу, формулировать вопросы; владение врачом собственными эмоциями, способность сохранять уверенность, контролировать свои реакции и поведение в целом, правильное понимание больного и соответствующее реагирование на его поведение; коммуникативная толерантность и умение не только психологически правильно строить отношения с больным, но и способность в процессе этих отношений оставаться в рамках профессиональной роли.
Врачи, владеющие коммуникативными навыками:
— могут поставить точный диагноз, особенно, если это касается психологических проблем пациента;
— могут научить пациента контролировать свое состояние и лечение;
— имеют более хорошие результаты лечения;
— обеспечивают большую безопасность для пациента;
— сталкиваются с меньшим количеством жалоб по поводу использования служебного положения.
Во врачебной практике также присутствуют различные виды общения. Рассмотрим их подробнее:
— Формальное общение — контакт масок (отсутствует стремление понять и учитывать особенности личности собеседника, используются привычные маски – вежливости, учтивости, скромности, участливости);
— Малая заинтересованность мед.работника или пациента в результатах взаимодействия;
— Примитивное общение (когда оценивают человека как нужный или мешающий объект; цель обращения к врачу – получение дивидендов; от пациента зависит авторитет врача);
— Формально-ролевое общение (вместо знания личности собеседника ограничиваются знанием его социальной роли);
— Манипулятивное общение (извлечение выгоды путем специальных приемов; способ ипохондризации пациента; пациенты-манипуляторы);
— Деловое общение (учитывающее особенности личности, характера, возраста, настроения собеседника при нацеленности на интересы дела, а не на возможные личностные расхождения);
— Духовное общение (диагностическое и лечебное взаимодействие не подразумевает столь интимного контакта).
Модель лечебного процесса с точки зрения всего вышесказанного (о том, что база компетенций врача – коммуникативные навыки, так как именно с них начинается общение врача и пациента), выглядит следующим образом: на входе пациент, его личностные качества и характеристики его заболевания; на выходе – лечение и результат; в процессе взаимодействия врача и пациента очень важным моментом является квалификация врача, лечебные и диагностические мероприятия, ресурсы (материальные возможности пациента и ресурсы лечебного учреждения).

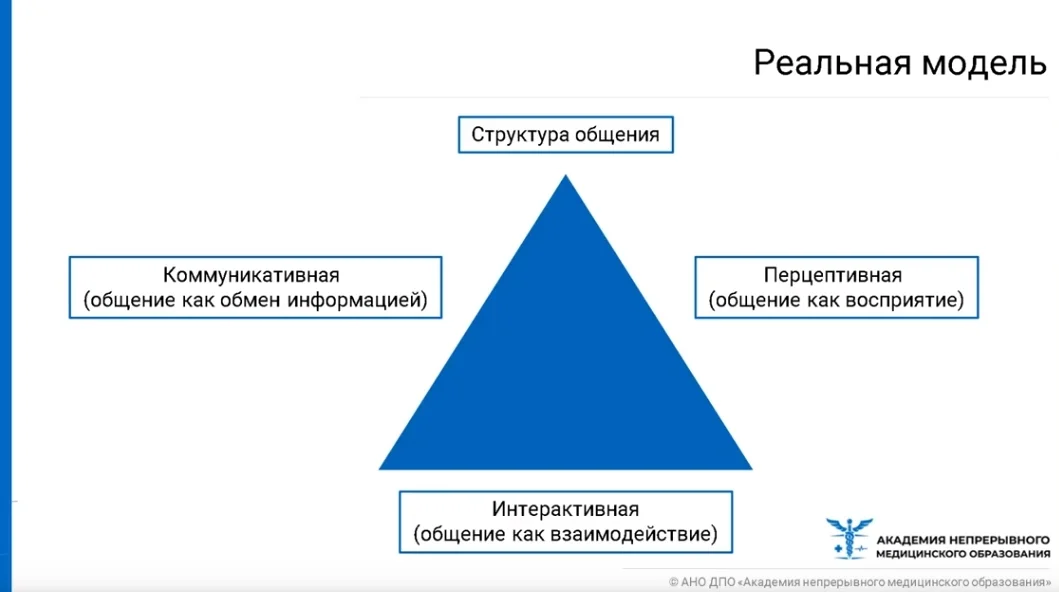
Реальная модель лечебного процесса выглядит следующим образом — структура общения представляет собой 3 составляющие:
— коммуникативная (общение как обмен информацией);
— интерактивная (общение как взаимодействие);
— перцептивная (общение как восприятие, исключительно эмоциональная составляющая).
Процесс коммуникации подразумевает под собой следующие компоненты:
— отравитель (человек, который предоставляет какую-либо информацию): кто говорит;
— сообщение (сама информация): что говорит;
— средство (канал) коммуникации: как говорит;
— получатель (человек, который получает информацию): кому говорят.
В процессе коммуникации при передаче информации могут возникать различные помехи (например, плохое знание русского языка, запах пациента и т.д.), что может повлиять на восприятие информации врачом или пациентом.

Большую часть в общении людей занимает язык тела (55%), голос и используемые интонации (38%), в то время как сами слова — только 7%; таким образом, 93% в общении представлено именно невербальной коммуникацией.

Рассмотрим невербальные средства общения более подробно.

С точки зрения дистанции общения, между врачом и пациентом предпочтительно расстояние вытянутой руки (от 0.5 до 1.5 метра).

С точки зрения взаимного расположения, между врачом и пациентом предпочтительно угловое расположение (подразумевает дружескую непринужденнную беседу).

К сожалению, сейчас сложилась ситуация, когда, в связи с большой загруженностью, доктор не всегда может выслушать пациента. С этой точки зрения есть такое понятие как драма слушания.

Для того, чтобы пациент слушал, понимал и делал (цель пациента – лечение и контроль своего состояния), врачу нужно правильно донести до него информацию! Так как в процессе общения доктора и пациента из 100% информации понято будет только 60%, а останется в памяти больного – 20%, очень важно убедиться, что пациент правильно понял доктора!


В процессе слушания пациента врачу очень важно задавать уточняющие вопросы, проговаривать описанное пациентом еще раз, подводя итог вопросом: «Я правильно Вас понял(а)?».
Слушание может быть нескольких видов:
— Активное неслушание (вообще не слушаю собеседника);
— Псевдослушание (демонстрирую, что слушаю собеседника);
— Избирательное слушание (слышу то, что хочу услышать);
— Активное слушание (слушаю и слышу собеседника).
Важно также понимать, что существует целый перечень речевых конструкций, выдающих ложь.

Основные этапы коммуникации врача и пациента:
— Установление личного контакта;
— Фаза ориентации (врач и пациент ориентируются с точки зрения личности друг друга);
— Фаза аргументации (пациент аргументирует свое заболевание: жалобы и симптомы; врач аргументирует свое назначение лекарственных препаратов);
— Фаза корректировки (ответы на возражения);
— Завершение встречи (ставится диагноз, дается назначение);
— Оценка действий (обратная связь от пациента спустя время: подходит или не подходит лечение);
— Сопровождение пациента (врач учит пациента лечиться и контролировать свое состояние).
Сбор информации о состоянии пациента (на этапе аргументации) представляет собой перечень вопросов, целью которых является выяснение с чем связано заболевание, как давно оно появилось, его симптомы и история болезни. Все вопросы можно разделить на несколько основных групп:
— Открытые вопросы, диагностические (кто, как, что, почему, каким образом …?): вынуждают пациента рассказывать о заболевании (нельзя ответить «Да» или «Нет»);
— Закрытые вопросы (имеете ли, знаете ли, есть ли у Вас, можете ли Вы, …?): служат для достижения согласия и контроля взаимопонимания; дают дополнительную детальную информацию;
— Внушающие вопросы (согласны, предпочитаете …?): для получения согласия, управления разговором; перевод разговора в нужное русло;
— Гипотетические вопросы (если; предположим, что; допустим, что…): подводит к осознанию потребностей;
— Рефлексирующие/отражающие (правильно ли я Вас поняла, что …; другими словами …): при работе с возражениями; для контроля взаимопонимания; для возможности собственной корректировки мнения пациента;
— Риторические вопросы («Вы знаете о возможных осложнениях Вашего заболевания?»): элемент манипуляции.
«Врач должен знать, что пациенты часто лгут, когда говорят, что они принимали лекарства».
Эта цитата из сочинений Гиппократа напоминает нам о том, что врачи всегда сталкивались с проблемой несоблюдения пациентами предписаний доктора. 58.6% пациентов искажают предписания врачей, из них — 21.5% не соблюдают дозировки или указаний относительно числа приемов лекарств, 37% — не принимают лекарственные препараты в течение рекомендованного времени (как правило, сокращают это время).
В настоящее время около половины пациентов приходя в аптеку просят заменить выписанные врачом лекарственные препараты на более дешевые аналоги. Для того, чтобы убедить пациента в необходимости лечения именно выписанным врачом лекарственным препаратом, необходимо использовать язык выгод: «для Вас это означает …», «это позволит Вам …», «благодаря этому Вы …», «это облегчит Вам …», «это оправдывает …» и т.д.
Также необходимо проводить работу с возражениями (умение убеждать), приводя аргументированные доводы (рациональные: факты, цифры, мнения экспертов; эмоциональные: примеры и демонстрация, личный опыт).
Формула аргументов: два рациональных + два эмоциональных!
Однако не со всеми больными врачу удается наладить взаимоотношения. Таких больных условно можно отнести к категориям:
— больные, не склонные к сотрудничеству с врачом;
— больные, имеющие цели, отличные от лечения;
— больные, с которыми трудно наладить взаимопонимание;
— больные, доверительные отношения с которыми мешают процессу лечения.
Основные барьеры общения:
— различные уровни познавательной сферы у общающихся между собой людей;
— отсутствие эмпатии между общающимися;
— отсутствие условий для самореализации у одной из сторон общения;
— несовместимость характеров коммуникантов;
— экстремальные ситуации, нарушающие привычный процесс взаимодействия;
— барьер отвращения (брезгливость);
— нарушение межличностной дистанции;
— манипулирование в процессе общения одной из сторон;
— сексуальный барьер (самый сильный физиологический фактор).
Таким образом, высокий уровень коммуникативной компетентности врача позволяет поставить более точный диагноз, особенно, если это касается психологических проблем пациента, научить пациента контролировать свое состояние и обеспечить более хорошие результаты лечения!
Коммуникативные основы медицинской деятельности (управление конфликтом). Часть 2
Медицинский конфликт, виды, основные функции, уровни противоречий. Решение ситуационных задач.
Эта статья в формате видеолекции здесь.Конфликт (от латинского conflictus – столкновение) – одновременное столкновение разнонаправленных целей, интересов, позиций, мнений или взглядов субъектов взаимодействия, фиксируемых ими в жесткой форме.
Противоречия могут существовать длительные период, но при этом не перерастать в конфликт. Поэтому необходимо иметь в виду, что в основе конфликта лежат лишь те противоречия, причиной которых являются несовместимые интересы, потребности и ценности. Такие противоречия, как правило, трансформируются в открытую борьбу сторон, в реальное противоборство.
Медицинский конфликт – это, прежде всего, конфликт врача и пациента, когда присутствует несогласие с позицией друг друга. Основными факторами, влияющими на искажение информации в медицинском конфликте (и обусловленными в основном психологией каждого человека), являются:
— состояние стресса;
— недостаток информации об оппоненте, который восполняется домыслами, носящими обычно негативный характер;
— уровень мотивов конфликта: чем он выше (сохранение здоровья), тем выше степень искажения информации при общении (например, желание пациента вылечиться быстро и одной таблеткой);
— ограниченность кругозора (как пациента, так и врача).
Существуют также психологические причины конфликтов, такие как:
— Борьба за здоровье пациента
— Сильно развитый инстинкт драчливости, адреналиновый голод (пациенты – инициаторы конфликта)
— Страх болезни, смерти (ипохондрическое состояние пациента)
— Различия в целях (например, пациенты, которые не хотят выздоравливать, так как испытывают эмоциональную зависимость от жалости близких)
— Конфликт как проявление стресса
— Неудовлетворительные коммуникации (самая частая причина появления конфликта между врачом и пациентом; врач не умеет слушать пациента, не задает правильные (диагностические) вопросы; пациент перебивает врача, не дает задать вопрос)
— Различия в психологических особенностях (различная реакция у разных людей на возникающую ситуацию)
— Психологические установки (негативные установки в отношении друг к другу, недоверие врачам)
— Установление правил поведения (предполагают этику, взаимное уважение)
— Эмоциональные и когнитивные расстройства
Элементы конфликта можно разделить на 4 основные группы:
-социальный (связан с выполнением сторонами своих социальной ролей, а также с ожиданиями, требованиями и установками участников отношений);
-профессиональный (оценка эффективности и качества оказания медицинской помощи обеими сторонами);
-экономический (связан с финансовой составляющей медицинской услуги);
-правовой (правоотношения, участниками которых являются врач и пациент: их права и обязанности).
Каждая конфликтная ситуация имеет свои этапы развития, каждый из которых характеризуется процентным показателем возможности разрешения конфликта.

Для того, чтобы управлять конфликтом и разрешать его еще на начальном этапе, врачу необходимо понять, когда был совершен переход от процесса коммуникации к начальному этапу конфликта, что послужило поводом для этого и спокойно разобраться в сложившейся ситуации.
С точки зрения конфликтологии, все конфликты можно разделить на конструктивные и деконструктивные.
Конструктивные конфликты:
— вскрывают «слабое звено» в организации, во взаимоотношениях (диагностическая функция конфликта);
— дают возможность увидеть скрытые отношения;
— дают возможность выплеснуть отрицательные эмоции, снять напряжение;
— являются толчком к пересмотру, развитию своих взглядов на привычное;
— способствует сплочению коллектива при противоборстве с внешним врагом;
— необходимость разрешения конфликта обуславливает развитие организации.
Деконструктивные конфликты:
отрицательные эмоциональные переживания, которые могут привести к различным заболеваниям;
— нарушение деловых и личных отношений между людьми, снижение дисциплины. В целом ухудшается социально-психологический климат;
— ухудшение качества работы, сложное восстановление деловых отношений;
— представление о победителях или побежденных как о врагах;
— временные потери: на одну минуту конфликта приходится 20 минут послеконфликтных переживаний.
При этом сам конфликт выполняет как негативные, так и позитивные функции.
К негативным функциям относятся:
— Большие эмоциональные, материальные затраты на участие в конфликте;
— Увольнение сотрудников, снижение дисциплины, ухудшение социально-психологического климата в коллективе;
— Чрезмерное увлечение процессом конфликтного взаимодействия в ущерб работе;
— После завершения конфликта — уменьшение степени сотрудничества между частью коллектива;
— Сложное восстановление деловых отношений («шлейф конфликта»).
К позитивным функциям относятся:
— Разрядка напряженности между конфликтующими сторонами;
— Получение новой информации об оппоненте;
— Сплочение коллектива организации при противоборстве с внешним врагом;
— Стимулирование к изменениям и развитию;
— Снятие синдрома покорности у подчиненных;
— Диагностика возможностей оппонентов.
Стоит также обратить внимание на стороны конфликта.
Субъект конфликта – это активная сторона, способная создать конфликтную ситуацию и влиять на ход конфликта в зависимости от своих интересов.
Участник конфликта может сознательно (или не вполне сознавая цели и задачи противостояния) принять участие в конфликте, а может случайно или помимо своей воли быть вовлеченным в конфликт.
Таким образом, участники конфликта могут быть прямыми и косвенными (последние представляют определенные силы, преследующие в чужом конфликте свои интересы; зачастую в их роли выступают родственники пациента). Они могут:
— Провоцировать конфликт и способствовать его развитию;
— Содействовать уменьшению интенсивности конфликта или полному его прекращению (часто эту роль выполняет руководство лечебно-профилактического учреждения);
— Поддерживать ту или иную сторону, или обе стороны одновременно.
Выделяют таких косвенных участников, как: провокаторы, консультанты, сочувствующие, примирители.
Для погашения конфликта необходимо выделить провокаторов и исключить их из конфликтной ситуации, а консультантов и примирителей привлечь к разрешению конфликта.
К основным видам конфликтов относятся:
1. Ложный конфликт – субъект воспринимает ситуацию как конфликтную, хотя реальных причин нет (чаще касается мнительных ипохондрических пациентов);
2. Потенциальный конфликт – существуют реальные основания для возникновения конфликта, но пока одна из сторон или обе (в силу различных причин, к примеру – из-за недостатка информации) еще не осознали ситуацию как конфликтную;
3. Истинный конфликт – реальное столкновение между сторонами:
— Конструктивный – возникший на основе реально существующих между субъектами противоречий;
— Случайный – возникший по недоразумению или случайному стечению обстоятельств;
— Смещенный – возникший на ложном основании, когда истинная причина скрыта.
— Неверно приписанный – это конфликт, в котором истинный виновник, субъект конфликта находится «за кулисами» противоборства, а в конфликте задействованы участники, не имеющие к нему отношения.
В зависимости от того, каким образом в процессе коммуникации ведет себя человек, можно выделить следующее ролевые разновидности поведения:
— Сам субъект, какой он есть в действительности;
— Субъект, каким он видит самого себя;
— Субъект, каким он видится другому (человек гибкий, умеет подстраиваться под эмоциональные и коммуникативные ожидания окружающих).
Способность подстраиваться под другого человека расширяет коммуникативные возможности, и при наличии такой способности у одной из сторон, значительно уменьшается риск возникновения конфликтной ситуации.
С точки зрения стилей поведения в конфликте, а также с позиций ориентации на собственные цели и цели другого человека, существует 5 различных вариантов поведения:
— противодействие (человек максимально ориентирован только на собственные интересы, не учитывает интересы другого человека; часто встречается у людей с упомянутым выше адреналиновым голодом);
— сотрудничество (интеллектуальный и достаточно длительный процесс, когда обе стороны максимально ориентируются на цели друг друга);
— компромисс (предполагает готовность пожертвовать частью своих интересов, если противоположная сторона поступит так же);
— избегание (человек не преследует своих целей, при этом также отсутствует заинтересованность в целях других людей);
— уступчивость (максимальная ориентированность на цели другого человека с пренебрежением к своим; такая модель поведения часто встречается во взаимоотношениях с близкими либо с вышестоящими людьми/начальством).

Конфликты в медицине, так же как и в других отраслях, происходят на трех уровнях противоречий:
— высший: система здравоохранения – общество;
— средний: учреждения здравоохранения (администрация) – медицинский персонал;
— низший: медицинский персонал – пациенты (и их родственники).
К основным противоречиям, из-за которых возникают конфликты на уровне «система здравоохранения-общество», чаще всего относятся:
— Отсутствие целостной и последовательной концепции развития здравоохранения;
— Недостаточность финансового и материально-технического обеспечения системы здравоохранения. Имеет объективные (экономика в упадке, недостаток ресурсов) и субъективные (недальновидная, безответственная политика государства) причины;
— Скудность выделяемых средств (ведут к таким негативным последствиям как:
- Социально-трудовые конфликты, забастовки, митинги, пикетирование;
- Закрытие участковых больниц;
- Недостаток денежных средств на лекарственное обеспечение и оборудование;
- Недовольство медицинского персонала уровнем вознаграждения своего труда. Это заставляет искать дополнительные заработки, что снижает качество работы).
Объективные конфликты на уровне «медицинский персонал – пациенты» часто вызваны неудовлетворением обещанного, несправедливым распределением каких-либо обязанностей, преимуществ и направлены на достижение конкретных результатов (например:
— Обещание врачом больному полного излечения, а в результате особенностей течения болезни наступила стойкая утрата трудоспособности;
— Некачественное выполнение своих обязанностей (послеоперационные осложнения по вине медицинского работника, несвоевременный обход);
— Отказ в госпитализации больного или несвоевременная госпитализация.
— Несвоевременное выполнение операций, процедур и т.п.
— Помещение в палату с умирающим больным;
— Требование покупки медикаментов;
— Требование вознаграждения за выполненную работу.
Субъективные конфликты (этот тип конфликта часто связан с несовпадением ожиданий пациента с реальностью) часто возникают из-за несоответствующего представления о должном поведении медицинского персонала (грубость, неучтивость), проведении процедур (нерегулярность, непунктуальность, халатность), санитарно-гигиенических условиях нахождения в стационаре (грязь, шум, запах), неправильной диагностики или неправильного назначения терапии.
Существуют также нереалистичные конфликты, которые имеют цель открытого выражения накопившихся отрицательных эмоций, обид, враждебности, — когда острое конфликтное взаимодействие становится не средством достижения конкретного результата, а самоцелью. Этот конфликт нередко обусловлен предвзятым отношением пациента к медицинской службе в целом или к отдельному врачу в частности (в таком случае врачу необходимо дать пациенту возможность выговориться, избавиться от эмоционального груза; врач должен выразить свое понимание и согласие, не вовлекаясь в ситуацию эмоционально, а уже потом брать инициативу в свои руки).
Наиболее распространенные способы разрешения конфликтов в медицинской практике:
— досудебный: разрешение конфликта на первичном уровне «медицинский персонал – пациент», заведующим отделением, администрацией ЛПУ, этическим комитетом;
— судебный: органами государственной юрисдикции; органами негосударственной юрисдикции — специализированными третейскими судами.
В 99% случаев при вынесении разрешения конфликта на уровень судебного разбирательства, суд выигрывает пациент! Именно поэтому так важно разрешить конфликт еще на досудебном уровне.
Первое, с чего начинается разрешение любых конфликтных ситуаций, это признание существующих между оппонентами противоречий. После этого необходимо определить предмет спора, очертить границы взаимных претензий и выявить позиции сторон.
Совместный поиск выхода из конфликтной ситуации предполагает соблюдение ряда условий:
— Отделение реальных причин конфликта от инцидента (формального повода для начала столкновения);
— Концентрация внимания на существующих проблемах, а не на личных эмоциях;
— Действовать по принципу «здесь и сейчас» (не оставляя конфликтную ситуацию «на потом»);
— Создавать обстановку равного участия в поисках возможных вариантов урегулирования конфликта (давать оппоненту возможность высказаться);
— Говорить только за себя; уметь слышать и слушать другого;
— Соблюдать уважительное отношение к личности оппонента – говорить о фактах и событиях, а не о качествах той или иной личности;
— Создавать климат взаимного доверия и сотрудничества.
Правильное поведение в напряженной конфликтной ситуации строится из 2 фаз.
Фаза 1. Настройка на партнера.
Не замыкайтесь в беседе на себе, на своем состоянии, на своих мыслях. Старайтесь смотреть в глаза партнеру, на его лицо, руки, позу, следить за изменениями выражения лица и позы. Пытайтесь мысленно встать на место партнера и понять, какие события привели его в конфликтное состояние. Попытайтесь поставить себя на место партнера и почувствовать: «А каково бы было мне в этом состоянии?»
Фаза 2. Перестройка поведения партнера.
Дайте партнеру выговориться и сделайте паузу (техника выравнивания напряжения). Скажите о том впечатлении, которое производят на вас слова партнера, а также о состоянии: а) своем, б) партнера. Подчеркните свою общность с партнером, значимость мнений и суждений партнера для вас. Обратитесь к фактам. В случае вашей неправоты немедленно признайте ее и предложите выход из ситуации. Сохраняйте самообладание, ведите себя корректно и даже подчеркнуто вежливо. Если партнер слабее вас или имеет более низкий статус, покажите ему, что вы понимаете его состояние.
Данная тема также рассматривается на наших курсах повышения квалификации и переподготовки врачей и среднего медицинского персонала.
Рассмотрим подробнее различные ситуационные задачи.
Ситуация №1:
Пациентка обратилась к участковому врачу с жалобой на кардиолога, рассказала: «Доктор общается высокомерно, не послушала сердце, не измерила давление. Увидела анализ мочи (10-20 лейк. и СОЭ – 25) и заявила, что у меня пиелонефрит. У меня никаких жалоб нет, я отказалась от ее лечения, сказала, что повторю анализ мочи. У меня слабость, пульс 50-52 удара, часто аритмия, АД 110/60». Пациентка принимает Беталок Зок 50 мг и Эналаприл 20 мг.
Врач посоветовала принимать Ивабрадин со словами: «Мне очень помогает».
На вопрос пациентки, а не понизит ли этот лекарственный препарат еще и АД, тем более, что Беталок Зок ей тоже понижает АД, доктор ответила, что Беталок Зок давление не снижает («Беталок Зок ее мужу не помогает, а вот Конкор ее мужу АД снижает»).
Врач заявила: «Будете принимать Ивабрадин, и все у Вас будет отлично!»
Пациентка купила лекарственный препарат на сумму 900 руб., прочитала инструкцию, низкое АД, брадикардия — противопоказания для приема препарата. Пациентка с возмущением и негодованием заявила: «Кому мне кинуть эту упаковку — кардиологу или глав. врачу, которая таких докторов набрала. Она на пациентов с брезгливостью смотрит, не слушает, неграмотная, таких к людям пускать нельзя!»
Подобные жалобы на кардиолога от пациентов случаются систематически, это слышат и другие доктора.
Доктор успокоила пациентку, предложила схему лечения и контроля. Назначила повторную явку.
— Оцените ситуацию с точки зрения конфликта и модели поведения участников конфликта.
— Какие коммуникативные и клинические ошибки были допущены кардиологом?
— Ваши предложения по разрешению данной ситуации?
— Оцените рекомендации кардиолога с точки зрения клинической фармакологии?
Ответ:
Врачу в подобной ситуации нужно в первую очередь выслушать пациента, дать ему выговориться. Обратить внимание на то, что выписанные препараты были в явно завышенной дозировке – с этим и связана низкая частота сердечных сокращений; предложить снизить дозировку принимаемых лекарственных препаратов (Беталок Зок 25 мг и Эналаприл 10 мг). Препарат Ивабрадин необходимо отменить, т.к. этот лекарственный препарат относится к группе бета-блокаторов, второй линии применения, и назначение его в данной ситуации противопоказано. Участковый врач выслушала пациентку, успокоила ее и объяснила всю ситуацию; назначила повторную явку через неделю.
Самая главная коммуникативная ошибка кардиолога заключалась в том, что она ссылалась на свой личный опыт и опыт родственников. Не стоит забывать, что подбор лекарственного препарата для каждого пациента строго индивидуален и основан на клинико-лабораторных данных; ссылка на чей-то опыт в этой ситуации неуместна. Клиническая ошибка кардиолога в том, что она не уменьшила дозировку препаратов Беталок Зок и Эналаприл, назначила дополнительно Ивабрадин, а также не послушала сердце и не измерила АД.
Участковый врач разъяснила всю ситуацию пациентке, снизила ее эмоциональное напряжение и не допустила развитие конфликта дальше (если бы пациентка обратилась с жалобой на кардиолога к глав.врачу).
Ситуация №2:
Заместитель главного врача вызвала участкового доктора и дала прочитать жалобу, которая пришла на почту главного врача. В жалобе говорилось, что участковый врач «хамка и грубиянка, не осматривает пациентов; ведет себя нагло, ее надо наказать и уволить; есть «видеоматериалы», которые сбросят в интернет, как доказательства». Это была ложь.
Врач выяснила по адресу почты, кто написал подобное письмо, и посмотрела медицинскую карту: пациентка обращалась по поводу обострения хронического гастрита и получила лечение. Потом обращалась к терапевту по поводу геморроя, и была направлена к хирургу. Ни конфликта, ни претензий к врачу не было. Участковый доктор просила разобраться с данным письмом, пригласить пациентку вместе с видеоматериалами, но руководство держало доктора в напряжении, со словами «мы ждем, когда они сбросят нам видеоматериалы, потом будем решать вопрос с Вами». Спустя месяц на прием приходит та самая пациентка: «Умоляю доктор, помогите, всю трясет. Вызывали скорую: ЭКГ – норма, АД — норма. А сил нет, сердцебиение». Пациентка была осмотрена и направлена в дневной стационар на лечение к неврологу. Участковый доктор спросила пациентку, что ей не понравилось в ее работе и почему она написала такую жалобу. Пациентка стала извиняться, сказав, что «жалобы нет, это выходка ее сумасбродного сына, который все неправильно понял». Повторно к доктору она пришла после дневного стационара, сообщила, что стала чувствовать себя намного лучше, но невролог ей не понравился, «невнимательный и небрежный».
— Ваше предложение для разрешения данной ситуации?
Ответ:
В данном случае наблюдается скрытый конфликт между участковым врачом и родственником пациентки, разрешившийся благополучно (благодаря повторному обращению пациентки), в связи с тем, что информация о недопустимом поведении врача была ложной.
Второй конфликт, также скрытый, — между руководством учреждения и участковым врачом, т.к. доктор неоднократно подходила к заместителю главного врача и главному врачу с просьбой разобраться в сложившейся ситуации, но руководство держало врача в неведении.
Какие существовали способы разрешения данного конфликта, с позиции участкового врача?
1) врач сразу же после получения жалобы с ложной информацией могла обратиться к главному врачу и отказаться от ведения данного пациента.
2) врач могла подать жалобу на пациентку на административное взыскание за клевету и ложные обвинения (самый проигрышный вариант, так как суд вероятнее всего был бы проигран врачом).
3) именно так, как все сложилось в реальности (наиболее предпочтительный способ);
Ситуация №3:
К врачу обратилась семейная пара в возрасте около 60 лет. Активно-агрессивная жена комментировала состояние своего молчаливого мужа, который болел уже около месяца, температура 38 градусов, сильный кашель. Пациент принимал на этот момент Сумамед 2-й день. Доктор назначила ФЛГ и анализы. В легких выслушивались сухие хрипы. Было назначено лечение. Врач пообещала позвонить, если на ФЛГ будет воспаление легких, и скорректировать лечение.
Жена пациента на следующий день с 11.00 утра стала звонить в поликлинику со словами «врач обещала позвонить и не позвонила»; дозвонилась до главного врача, сообщив: «Врач не позвонила и лечение не назначила». Заместитель главного врача позвонила доктору и сразу набросилась с обвинениями. Доктор объяснила ситуацию, но заместитель главного врача не слушала, сказав: «Вечно у вас проблемы!» (доктор в этот день была на профилактическом дне и только во второй половине дня увидела результат ФЛГ (норма). Позвонив жене пациента, доктор все объяснила. Был поставлен диагноз — бронхит, полученное лечение дало результат. При выписке состоянием мужа жена была довольна.
— Разберите ситуации с точки зрения допущенных врачом и заместителем главного врача ошибок.
— Как этой ситуации можно было избежать?
Ответ:
Во-первых, с точки зрения лечебного процесса сам пациент либо его родственник должен был прийти за флюорограммой и записаться на повторный прием на следующий день либо через день, чтобы узнать результаты ФЛГ.
Во-вторых, с точки зрения процесса коммуникации, после обещания позвонить в случае, если на ФЛГ будет отклонение от нормы, врачу было необходимо получить обратную связь от жены пациента (убедиться, что она поняла, что звонок от доктора будет только в случае, если у пациента воспаление легких). А также врач должен был указать время, когда именно будет совершен звонок (во второй половине дня, после получения результатов ФЛГ).
Что касается заместителя главного врача, с точки зрения управленческих решений, такое поведение (предъявлять обвинения, предварительно не разобравшись в ситуации) недопустимо. Логичным решением в данном случае является просьба со стороны заместителя главного врача к доктору объяснить сложившуюся ситуацию.
Ситуация №4:
Пациент в возрасте 60 лет обратился к доктору с жалобами на тревожное состояние, врач назначила лекарственный препарат Анвифен (только что приходил медицинский представитель компании и сказал, что препарат назначается без рецепта).
У пациента также были жалобы на организацию работы поликлиники (никто не мог сказать, кто его участковый врач, и каждый раз он ходил к разным докторам). Врач посоветовала обратиться к начальнику по медицинской части и выяснить этот вопрос.
Пациент после визита к начальнику по медицинской части опять пришел к доктору и рассказал, что нач.мед сама не знала, кто его участковый врач, но поинтересовалась его мнением о качестве работы доктора; впоследствии все-таки выяснили, к какому участку относится пациент, и назвали его участкового врача. На следующий день доктору позвонила заведующей отделением с возмущением, почему не был выписан рецепт пациенту, со словами «Вы плохо сделали свою работу! Пациент возмущен, жалуется на Вас. Там наверху скандал».
Доктор объяснила ситуацию с рецептом, но заведующая отделением не слушала. Доктор сослалась на рекомендации компании, и сказала, что скорее всего в аптеке еще не знают, что лекарственный препарат отпускается без рецепта. Пациент был возбужден, просил рецепт. Доктор позвонила директору фармацевтической компании и выяснила ситуацию с рецептом на Анвифен. Директор извинилась за сотрудников, которые не сумели донести до врачей корректную информацию, что связано с их внутренними проблемами; сообщила, что лекарственный препарат выписывается на 107-м бланке. Доктор выписала рецепт пациенту, пригласила в кабинет и отдала рецепт с объяснениями. Спросила, что такого он сказал «наверху» что ее обвинили в «плохой» работе? На что пациент ответил: «Я не раз к Вам обращался и претензий к Вам нет. А наверх я поднялся до вашего прихода и рассказал об отказе аптек отпустить рецепт и спросил к кому мне обратиться, чтобы выписали рецепт. Ничего плохого о Вас не сказал, Ваше руководство Вам врет. Пойдемте к начальнику по медицинской части, пусть скажет все при мне».
— Ваше предложение для разрешения данной ситуации?
Ответ:
Конфликт в данном случае возник между врачом и пациентом; причиной конфликта послужило то, что врач был неправильно сориентирован медицинским представителем относительно условий отпуска лекарственного препарата Анвифен. Эта ситуация говорит о том, что перед назначением лекарственного препарата пациенту, необходимо проверять информацию, озвученную медицинским представителем, чтобы не попасть в описанную выше конфликтную ситуацию.
Ситуация №5:
У доктора назначен прием на 16.00, доктор опоздал на 25 мин; пациент записан к следующему врачу на 16.30. Доктор извинился за опоздание и начал прием. Пациент с возмущением заходит в кабинет, со словами: «Я заранее записался, чтобы не ждать в очереди, у меня весь день расписан». Во время приема пациент был напряжен, раздражен, на предложение пройти ЛКИ отказался, заявив: «Еще и дополнительные навязать услуги хотят». Врач поставил предварительный диагноз и написал схему лечения. Пациент вышел недовольный. В «отзовике» написал негативный отзыв, как о клинике, так и докторе.
— Ваше предложение для разрешения данной ситуации?
Ответ:
В первую очередь необходимо было предложить пациенту пройти к доктору, к которому он был записан на 16.30, а уже потом подойти к опоздавшему врачу, после чего врач должен был принять пациента вне очереди, предварительно извинившись перед другими пациентами.
Ситуация №6:
В поликлинику поступил вызов к 5-месячному ребенку, температура 38 градусов. Ранее переболел отец малыша. Педиатр назначила противовирусное лечение, выписала бесплатные лекарства (Анаферон, свечи Нурофен). После выходных врач вновь посетила семью, узнала, что у малыша 2-й день кашель; осмотрела, добавила в лечение ингаляции Лазолваном через небулайзер; собиралась уходить, как в этот момент начала возмущаться бабушка ребенка: «А мне знакомый врач сказала, что так не лечат!»
Выяснилось, что она консультировалась по телефону со знакомой, которая работает в реанимации. Та рекомендовала антибиотики. Бабушка угрожала написать жалобу, если врач не выпишет Азитромицин. Педиатр ответила, что у ребенка вирусная этиология заболевания, и антибиотики бесполезны; рекомендовала для начала сделать общие анализы крови и мочи, но не убедила бабушку, потому что на следующий день на доктора поступила жалоба главному врачу.
— Ваше предложение для разрешения данной ситуации?
Ответ:
С точки зрения клинической ситуации врач-педиатр полностью права; с точки зрения коммуникативного навыка, педиатр не смогла убедить бабушку ребенка в том, что назначаемое ею лечение верное.
За здоровье ребенка в первую очередь отвечают родители (а не бабушка), поэтому общаться (по вопросам лечения) врачу необходимо было именно с ними. Что касается аргументов против назначения антибиотиков, необходимо было обратить внимание на то, что знакомы врач бабушки работает в реанимации, где находятся тяжело больные люди, которым в 100% случае необходимы антибиотики; привести аргументы в пользу назначенного врачом лечения и сослаться на авторитет главного педиатра (в том, что при данном заболевании ребенку рекомендована противовирусная и иммуномодулирующая терапия, а также жаропонижающие лекарственные препараты). Только в случае, если заболевание даст осложнения и у ребенка появится бактериальная клиника, необходимо назначать антибиотики.
Ситуация №7:
Пациент пришел к доктору, в состоянии стресса после острого коронарного синдрома.
Беспокоит гипертоническая болезнь, колебания давления; в поликлинике врач не смог подобрать лекарственный препарат, чтобы стабильно держать АД. У мужчины активная жизненная позиция, руководитель, после пережитого появился страх и злость, что рушатся жизненные планы. Агрессивен, зол, требователен, считает, что врачи бездарные, может Вы поможете? Авторитарный тон пациента, его «начитанность» интернета ввели врача в состояние неуверенности.
Пациент написал жалобу на доктора: «Врач неграмотный, беспомощный, не вызывает доверия. Как только таких берут на работу?»
— Ваше предложение для разрешения данной ситуации?
Ответ:
Для начала необходимо было выслушать пациента, дать ему выговориться, после чего разобраться в его ситуации и подобрать правильное лечение, обратив внимание пациента, что лечение потребует от него ответственного подхода и самодисциплины («поскольку Вы человек, заинтересованный в результате, я уверен, что мы сможем вместе подобрать лечение, которое даст эффект»). Необходимо дать понять пациенту, что ответственность за его излечение несет не только врач, но и она сам.
Для эффективного взаимодействия с таким пациентом необходимо говорить твердо, четко, лаконично («зеркалить» его манеру поведения, чтобы быть «на равных»), не уступать свои позиции.
Ситуация №8:
Пациентка опоздала на прием к врачу на 40 мин., у врача уже был пациент и еще 2 человека, прием шел по расписанию. Пациентка сказала в очереди, что она опоздала и сейчас зайдет к врачу, другие пациенты возмутились, так как все пришли по времени и никто ее пропускать не собирается. Начался конфликт. Как только пациент вышел из кабинета, она ворвалась к врачу, врач начал ее принимать, но вошли другие пациенты и конфликт перешел на доктора.
— Ваше предложение для разрешения данной ситуации?
Ответ:
В таком случае есть только одно правило: врач принимает опоздавших пациентов только после того, как примет всех остальных, пришедших по записи вовремя.
Врач оказался неправ, так как должен был объяснить пациентке, что сможет принять ее только после окончания приема, уже в свое личное время, либо она может записаться на прием в любой другой день.

